Le monde connait aujourd’hui une pandémie inédite, appelée le covid-19 par l’OMS. Cette crise sanitaire est présente sur les 5 continents, dont la caraïbe. Au 20 mai 2020, environ 4,9 millions de personnes étaient contaminées à travers le monde. D’un pays à l’autre le nombre de personnes atteintes par le virus varie. Que révèle la pandémie sur les systèmes de santé des pays touchés ? Nous nous intéressons aujourd’hui à Haïti, un pays dont le système de santé est d’ores et déjà fragilisé par un certain nombre d’éléments endogènes, notamment par le séisme du 12 janvier 2010 qui nous servira de point de départ pour l’analyse. Nous aurions pu remonter l’histoire et détailler les causes profondes de la fragilité du système de santé haïtien, mais nous préférons garder un esprit de synthèse et commencer par une date ultime, le séisme de 2010. Le 12 janvier 2010 Haïti a été frappée par un séisme que les sociologues qualifient de catastrophe socio-naturelle, étant donné qu’une catastrophe naturelle n’entrainent pas les mêmes dégâts en fonction de la capacité du pays à préparer l’urgence et répondre aux besoins pour limiter les dégâts.
Cette catastrophe naturelle qui a ravagé Haïti a causé des pertes en vie humaine et des dégâts matériels importants. Ce séisme dévastateur a fait ” entre 250 000 et 300 000 morts, plus de 300 000 blessés et plus d’un million de sans-abris “, a déclaré M. Mulet, Représentant spécial de l’ONU en Haïti, à l’occasion d’une conférence de presse consacrée aux 100 jours du séisme.[1]Donc ce tremblement de terre a ravagé le pays à tous les niveaux : économique social, sanitaire, etc. Aujourd’hui 10 ans après qu’en est-il du système de santé haïtien ? Comment est-il organisé ? Quels sont les enjeux entre les acteurs ? Quelles sont les perspectives ? Dans quelle mesure le système de santé haitien peut-il assumer la crise du covid-19, et comment permet-il une gestion optimale de cette crise ? Ces questionnements vont guider notre analyse, afin de rédiger une note de synthèse sur les problèmes auxquels est confronté le système de santé haïtien.
Statistiques
Pays : Haïti Capital : Port-au-Prince
| Population (palmares :80e) en 2019) | 11 591 279 habitants |
| Revenu national brut par habitant ($ internationaux PPA, 2013) | 1,710 |
| Espérance de vie à la naissance h/f (années, 2016) | 61/66 |
| Quotient de mortalité infanto-juvénile (pour 1000 naissances vivantes, 2018) | 65 |
| Quotient de mortalité 15-60 ans h/f (pour 1000, 2016) | 276/211 |
| Dépenses totales consacrées à la santé par habitant ($ int., 2014) | 131 |
| Dépenses totales consacrées à la santé en % du PIB (2014) | 7.6 |
| Source : http://www.who.int/countries/hti/fr/ |
Structure organisationnelle du système de santé Haïtien
Le système de santé haïtien comprend : le secteur public, le secteur de privé à but lucratif, le secteur privé à but non lucratif et le secteur traditionnel géré par les tradipraticens.
De manière stratégique le MSPP (Ministère de la Santé Publique et de la Population) prend les décisions au niveau national. La déclinaison opérationnelle est assurée par différentes directions centrales et départementales, qui sont chargées de superviser les établissements hospitaliers, les centres de santé, etc. Le secteur privé à but lucratif regroupe les professionnels qui offrent leurs services dans des hôpitaux privés, les cliniques privées, les laboratoires d’analyses médicales,… L’offre apportée par ce secteur est basée sur la rentabilité et le profit. Ce qui fait que beaucoup de patients n’ont pas les moyens d’y accéder. Le secteur privé à but non lucratif, regroupe les organisations non gouvernementales, et /ou confessionnelle qui offrent des services médicaux à la catégorie de la population qui n’a pas les moyens de se faire soigner. Enfin, l’offre de soin traditionnelle, qui est assurée par les tradipraticens (appelés ougan et/ou médecin feuille en créole) qui sont souvent le premier recours des patients ou des malades en fonction de leurs croyances religieuses et leur appartenance sociale.
Gouvernance et financement du système de santé haïtien : enjeux et perspectives.
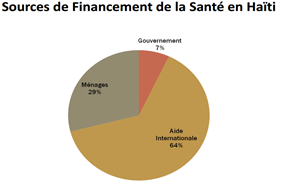
Le Ministère de la Santé publique et de la Population (MSPP) est censé être le garant du système de santé haïtien. Pour ce faire, il est chargé d’assurer le suivi et l’évaluation de toutes les structures qui interviennent dans le système. Cette tâche est souvent compliquée à accomplir par manque de moyens financiers. En outre, le budget du ministère dépend en grande partie de l’aide internationale bilatérale et multilatérale liée (aide qu’un ou plusieurs Etats apportent à un autre moyennant certaines conditions que le pays bénéficiaire doit respecter). Le financement de la santé en Haïti dépend en grande partie de l’aide internationale. Dans le budget national, la partie allouée à la santé est minime (voir graphique ci-dessous), comparé aux autres pays qui ont un PIB qui se rapproche de celui d’Haïti.
Evolution de la part du budget national alloué au secteur social en Haïti

En effet, le ministère de la santé est confronté à ce qu’on appelle un problème de fonds propres, pour assurer pleinement sa mission. Après le tremblement de terre, le pays a connu l’arrivée de beaucoup d’ONG, qui interviennent en grande partie dans le domaine de la santé. Donc, cela a diminué le pouvoir de gestion du système par le ministère. Ces ONG qui bénéficient du financement des bailleurs, offrent des soins médicaux à la population. Elles interviennent particulièrement sur le traitement des maladies à transmissions verticales (la transmission verticale est une expression utilisée en médecine pour décrire le passage direct d’une maladie, d’un caractère génétique ou d’un état particulier, d’une génération à l’autre, soit par hérédité, soit par transmission de la mère à l’enfant).
Le ministère se confronte souvent à un déficit budgétaire. En 2014 le financement de la santé était assuré à 64% par l’aide internationale (voir graphique ci-dessous). En effet, le manque de ressources humaines qualifiées, est aussi un gros problème auquel est confronté le ministère. Le plus souvent les professionnels qualifiés préfèrent travailler avec les ONG et le secteur privé lucratif, car ils offrent plus d’avantage en matière de rémunération.
Après le tremblement de terre ce sont les ONG qui gèrent les fonds que les bailleurs internationaux allouent à Haïti. Ces derniers ont perdu confiance dans les autorités haïtiennes. Par manque de transparence et de crédibilité liées en partie à l’histoire de la corruption au sein de l’administration publique haïtienne. D’où la difficulté pour le ministère de faire passer ses priorités. Il devient donc difficile de contrôler et d’évaluer le système sanitaire.
En effet, selon Dussault, « Le système de santé est l’ensemble des facteurs qui influencent l’état de santé et le bien être des individus et des populations et leurs interrelations, ces facteurs sont d’ordre biologiques, comportementaux, environnementaux et ceux liés au système de soins » [2] En effet, l’offre de soin doit être combinée à l’effort de tous les acteurs (le social, l’environnemental, l’économique, etc.) Les ONG aident la population dans le court terme, en cas d’urgence de santé publique et parfois sur le long terme. Leurs actions sur le terrain doivent être évaluées et capitalisées par le ministère de la santé en vue de pérenniser l’aide, pour le bien-être de la population. En rapport à toutes ces contraintes précitées, on comprend que le MSPP n’arrive pas à imposer son leadership aux différents acteurs qui interviennent dans le système de santé. Il n’y a pas vraiment de suivi-évaluation pour faire évoluer le système de santé. Les ONG apportent une aide nécessaire, mais à la fin du programme elles plient bagages et s’en vont. La population se retrouve à la case départ, ils doivent payer pour se faire soigner.
Il faut noter qu’Haïti dispose d’un certain nombre d’hôpitaux publics et de centres de santé. Cependant, un problème demeure, le manque d’infrastructures routières. En effet, les populations éloignées des centres urbains n’ont pas vraiment accès à ces structures de santé. C’est pour cette raison que la politique de terrain des ONG est de s’installer dans les zones reculées, ce qui justifie souvent leur présence sur le terrain auprès des bailleurs de fonds. En outre, dans les structures publiques et privées, les patients doivent payer directement les consultations, les médicaments et analyses médicales au point des prestations. Donc, à cause de la montée du taux de chômage en Haïti, une grande partie de la population n’a pas accès aux soins de santé, car ils n’ont pas les moyens de se faire soigner. En outre, en Haïti, les modèles de mise en commun des fonds pour la santé ne couvrent qu’une infime partie de la population (voir tableau ci-dessous). Les politiques de protection sociale sont quasi-inexistantes et les individus ne sont pas informés sur les questions de protection sociale.
Modèle de mise en commun des fonds pour la santé en Haïti

Dans quelle mesure le système de santé haïtien peut-il assumer la crise du covid-19, et comment permet-il une gestion optimale de cette crise ?
Les chiffres parlent d’eux-mêmes, le système de santé haïtien est défaillant dans son organisation et dans l’offre de soin. Si on se réfère aux gestes de prévention et les précautions adaptées pour empêcher la propagation du virus, les responsables peuvent arriver à mettre en place facilement des mesures préventives pour informer et protéger la population. Cependant, d’autres éléments viennent pertuber l’application de ces mesures préventives, car la majorité des ménages n’ont pas les ressources économiques nécessaires pour arrêter leurs activités économiques informelles et rester chez eux. Nous ne voulons pas entrer dans les détails concernant les freins économiques en lien à la gestion de la crise. Concentrons-nous sur le cas qui nous intéresse le plus, les situations complexes de personnes contaminées et qui sont en « insuffisance respiratoire ». En terme de soins intensifs (service d’un hôpital qui a pour rôle de traiter une défaillance vitale sur une durée limitée…) les hôpitaux haïtiens sont loin d’être des bons élèves, les soins intensifs sont quasi inexistants dans certains grands hôpitaux de villes. En général, il n’y a pas suffisamment de lits pour accueillir les éventuels patients contaminés par le virus. On compte aujourd’hui en Haïti, 112 lits pour toute la population, seulement 5 établissements répondent aux critères de soins intensifs de niveau 1 établit par la Fédération Mondiale des Sociétés de Médecine Intensive et de Soins Intensifs (plus d’information sur : https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6565360/).
La crise sanitaire actuelle qui nécessite des mesures urgentes et efficaces vient révéler encore une fois la grande fragilité du système de santé haïtien. Il faut mentionner que le ministère de la santé publique et de la population (MSPP) n’a jamais eu non plus la volonté de développer les soins intensifs en Haïti. Les raisons de ce manque de volonté peuvent être d’ordres économiques ou tout simplement un choix politique. Vu que le budget alloué à la santé en Haïti, n’a jamais été conséquent. Donc, développer les soins intensifs ne saurait être une priorité pour le ministère.
En définitive, en Haïti l’offre de soin est organisée d’une manière qui n’est pas très bénéfique pour la population. Le système de santé est fortement dépendant de l’assistance externe. Ce qui ne permet pas au ministère de la santé d’avoir l’autonomie nécéssaire, pour réguler le système de santé et assurer correctement sa mission. Il est vrai que les acteurs travaillent parfois en partenariat pour le bien-être de la population, mais ce ne sont que des partenariats à court terme, qui se font surtout dans des situations d’urgences de santé publique. Plusieurs années après le séisme, il y avait des conférences-débats entre les acteurs (la commission santé du cadre de liaison inter-ONG (CLIO), le ministère de la santé, le secteur privé, etc.). Ainsi, il a été décidé d’entreprendre des démarches afin d’adopter un modèle de santé universel adapté à la réalité du pays et en définir un budget en fonction des priorités. Tant que les autorités n’arrivent pas à chiffrer le cout réel de la santé en Haïti, cette décision restera une intention non concrétisée. Il faut aussi revoir la gouvernance du système afin que le ministère de la santé puisse appliquer un modèle de leadership plus orienté vers le bien-être de la population.
En effet, l’OMS (organisation mondiale de la santé) propose six éléments essentiels dans la constitution d’un système de santé : la prestation des services, la main d’œuvre, le système d’information, les produits médicaux, le système de financement et la gouvernance. Si le gouvernement haïtien parvient à déterminer les coûts de ces différentes dimensions, ils arriveront à chiffrer un coût total pour le système de santé. L’idéal serait de réorganiser le système par secteur d’activité (le médico-social, la protection sociale et les établissements sanitaires), laisser le MSPP jouer son rôle de haute autorité de santé et établir un budget en fonction des réalités et des couts, afin de mieux répondre aux besoins sanitaires de la population. Aujourd’hui, l’espérance de vie à la naissance homme/femme en Haïti est de 61/66 ans, à cause de plusieurs éléments, dont la fragilité du système de santé. Si les haïtiens veulent vivre plus longtemps et en bonne santé, ils doivent opérer une réforme pour réorganiser leur système de santé. En attendant, nous invitons la population haïtienne à respecter les gestes barrières dans la mesure du possible, car toute analyse faite, le système de santé haïtien est incapable d’assumer la crise du Covid-19.
Comme dit le vieil adage créole: Prekosyon pa kapon !
Anachecar Destin (Spécialiste des crises et intervention d’urgence et experte en Santé/médico-social)
[1] Source : notre-planete.info, http://www.notre- planete.info/actualites/actu_2235_seisme_Haiti.php
[2] Dussault, G. (1996), Les besoins de santé : définition et mesure